Continuano gli investimenti della Regione per potenziare il sistema sanitario dell’Emilia-Romagna. Si tratta, in questo caso, di stabilizzazioni di personale della dirigenza, soprattutto medica. Una nuova tappa del processo di uscita dal precariato nell’ambito della sanità pubblica emiliano-romagnola.
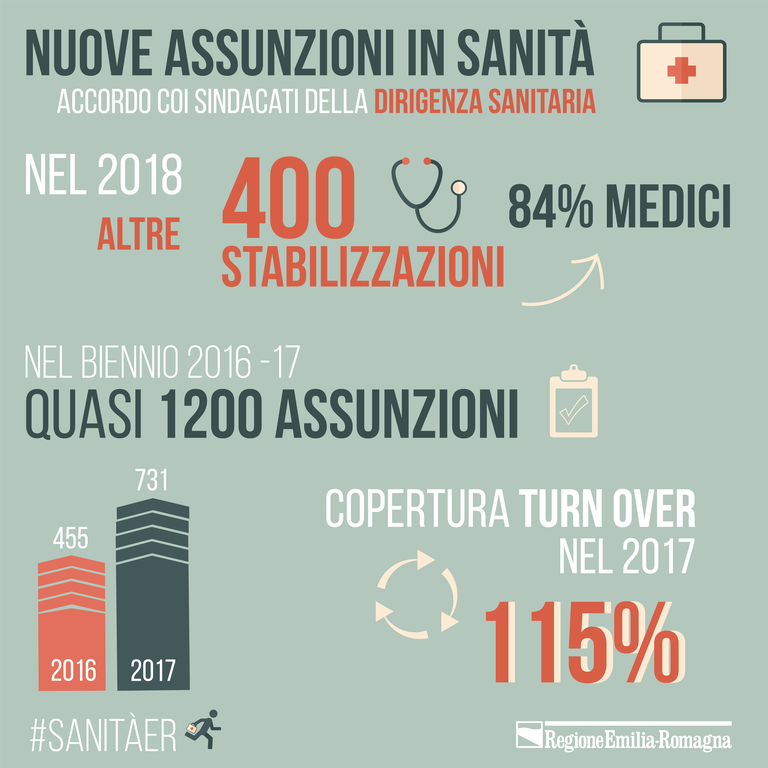
Nel 2018 sono previste 393nuove stabilizzazioni di dirigenti sanitari, di cui 329 medici, operanti all’interno delle Aziende e degli enti del Servizio sanitario regionale.
Sul totale, 233 (di cui 169 dirigenti medici) verranno stabilizzati in base al decreto Madia: è quanto prevede il protocollo siglato dalla Regione con i sindacati della dirigenza medica, veterinaria e sanitaria e presentato oggi a Bologna, nella sede dell’Ente in viale Aldo Moro.
Da sottolineare il fatto che nella dirigenza sanitaria la copertura del turn over nel 2017 è stata del 115% (il 121% per i dirigenti medici) e che, più in generale, negli ultimi due anni (2016-2017) nel sistema sanitario dell’Emilia-Romagna sono state assunte complessivamente a tempo indeterminato quasi 5mila persone. Per l’esattezza, 4.969: 1.186 dirigenti e 3.783 non dirigenti, quindi infermieri, operatori sanitari, tecnici, amministrativi. Di queste, 1.470 sono stabilizzazioni: 646 dirigenti e 824 non dirigenti.
Assunzioni e stabilizzazioni di dirigenti in sanità
Nel biennio 2016-2017, in Emilia-Romagna sono stati assunti complessivamente a tempo indeterminato 1.186 dirigenti sanitari, di cui 1.060 medici.
Per 646 persone (579 medici) si è trattato di stabilizzazioni. Per il 2018 sono in arrivo altre 393 stabilizzazioni di dirigenti sanitari (329 medici), di cui 233 avvengono sulla base del decreto Madia e sono oggetto del protocollo appena siglato.
Alla fine di quest’anno, dunque, le stabilizzazioni dei dirigenti sanitari del triennio 2016-2017-2018 avranno superato quota mille (1.039, per l’esattezza, di cui 908 medici). Significativa la copertura del turn over della dirigenza sanitaria: per il 2017 è stata del 115% (di cui 121% per i dirigenti medici).
Complessivamente, dal 2015 al 2017, i dirigenti sanitari dell’Emilia-Romagna sono aumentati, passando da 10.875 (di cui 9.035 medici) a 11.180 (9.293 medici).
Per quanto riguarda le stabilizzazioni del comparto, sono state 1.675 nel triennio 2016-2018: 335 nel 2016, 489 nel 2017 e 851 previste nel 2018.
I numeri delle assunzioni complessive in sanità (dirigenti e non)
Negli ultimi due anni (2016-2017), nel sistema sanitario dell’Emilia-Romagna sono state assunte complessivamente a tempo indeterminato 4.969 persone: 1.186 dirigenti e 3.783 non dirigenti. Di queste, 1.470 sono stabilizzazioni: 646 dirigenti e 824 non dirigenti.
Per il 2018 sono in arrivo, oltre alle 393 stabilizzazioni dei dirigenti sanitari, 851 non dirigenti (478 nel settore sanitario, di cui 302 infermieri, 339 tecnici e 34 amministrativi), a seguito dell’accordo firmato a fine dicembre 2017, per un totale complessivo di 1.244.
Alla fine dell’anno, dunque, le stabilizzazioni nel triennio 2016-2018 saranno 1.675 non dirigenti, e 1.039 tra i dirigenti, per un totale di 2.714 unità di personale.